راهنمای جامع و کامل
مقدمه
کیفیت خواب تاثیر مستقیم بر سلامت جسمی و روانی دارد؛ اختلالات خواب میتوانند عملکرد روزانه را مختل کرده و عوارض جدی به دنبال داشته باشند. پلیسومنوگرافی دقیقترین روش برای بررسی همه جانبه خواب و تشخیص انواع اختلالات است. در این راهنما هرآنچه برای درک و استفاده از PSG نیاز دارید آورده شده است.
پلیسومنوگرافی چیست؟
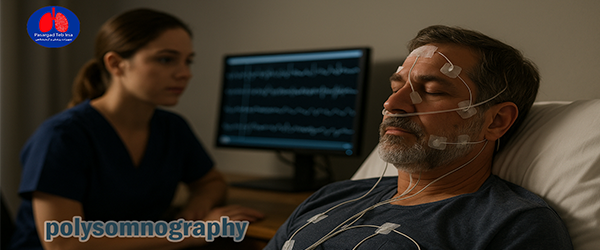
PSG یک آزمون تخصصی ضبط همزمان چندین پارامتر فیزیولوژیکی در هنگام خواب است. این تست معمولا در کلینیک خواب یا لابراتوار با تجهیزاتی حرفهای انجام میشود و بخشهای زیر را شامل میگردد:
- ثبت امواج مغزی (EEG)
- الکترودهای حرکات چشم (EOG)
- حسگر فعالیت عضلانی (EMG)
- سنسور جریان هوا (Airflow)
- پالس اکسیمتر (SpO2)
- تسمههای تنفسی (Respiratory Effort)
- میکروفون خروپف
- سنسور حرکت اندام
انواع تست خواب
1. PSG کامل (In-lab Full PSG)
انجام در لابراتوار خواب با تمامی حسگرها و زیر نظر تکنسین.
2. تست شب تقسیمشده (Split-Night PSG)
نیمه اول شب برای تشخیص، نیمه دوم برای تنظیم CPAP مورد استفاده قرار میگیرد.
3. PSG خانگی (Home Sleep Apnea Testing – HSAT)
نسخه سبکتر با حسگرهای محدودتر که در منزل نصب میشود؛ دقت کمتر ولی راحتی بیشتر.
4. تست چندکاناله/تک کاناله
بسته به نیاز بالینی ممکن است تنها جریان هوا و اکسیژن یا چندین پارامتر جزئی ثبت شود.
موارد کاربرد
- خروپف شدید و وقفه تنفسی مشهود
- خستگی و خوابآلودگی روزانه
- مشکلات تنفسی مرکزی و شک به آپنه مرکزی
- بیخوابی مقاوم به درمان اولیه
- سندرم پای بیقرار و پارازمونیاها
- پیگیری درمان CPAP
نحوه انجام تست خواب (پلیسومنوگرافی)
تست خواب یا پلیسومنوگرافی (Polysomnography) یک آزمون غیرتهاجمی و کاملاً ایمن است که معمولاً شبهنگام در مرکز خواب یا کلینیک تخصصی خواب انجام میشود. این تست برای ثبت دقیق عملکردهای حیاتی بدن حین خواب طراحی شده تا اختلالات خواب بهصورت علمی و دقیق تشخیص داده شوند.
مراحل انجام تست خواب بهصورت گامبهگام:
- ورود به مرکز خواب (شب قبل از تست):
بین ساعت ۸ تا ۹ شب، بیمار به اتاقی مشابه اتاق خواب خانگی منتقل میشود که محیطی آرام، تاریک و کنترلشده دارد. - آمادهسازی و نصب حسگرها:
تکنسین خواب با نصب الکترودها و حسگرها روی سر، صورت، قفسه سینه، انگشت و پا، آمادهسازی را آغاز میکند. این حسگرها شامل:- الکترود روی سر برای EEG (ثبت امواج مغزی)
- حسگر اطراف چشم برای EOG (بررسی حرکات چشم)
- حسگر چانه برای EMG (فعالیت عضلات)
- نوار بینی/دهان برای جریان هوا
- پالساکسیمتر برای سطح اکسیژن خون (SpO₂)
- بند نرم در قفسه سینه و شکم برای بررسی حرکات تنفسی
- آزمایشهای اولیه (کالیبراسیون):
قبل از خواب، حرکات سادهای مانند پلک زدن، سرفه، و حرکت پاها انجام میشود تا صحت ثبت سیگنالها بررسی شود. - شروع خواب و ثبت دادهها:
پس از خاموشی چراغها، بیمار میخوابد و دستگاه تمامی پارامترها را در طول شب ثبت میکند. تکنسین از اتاق مجاور شرایط را کنترل میکند. - پایان تست (صبح روز بعد):
حدود ساعت ۶ یا ۷ صبح بیمار بیدار شده و حسگرها برداشته میشوند. سپس میتواند به خانه بازگردد. - تحلیل و تفسیر نتایج:
تمامی دادهها توسط متخصص خواب بررسی و تحلیل شده و گزارشی کامل جهت تشخیص اختلالات مانند آپنه خواب، بیخوابی و سندرم پای بیقرار تهیه میشود.
نکات مهم پیش از انجام تست خواب:
- از مصرف کافئین، الکل و دخانیات در روز تست خودداری کنید.
- حداقل ۴ ساعت قبل از مراجعه استحمام کنید و از ژل، روغن یا اسپری مو استفاده نکنید.
- لباس راحت خواب همراه داشته باشید.
- در صورت مصرف دارو، با پزشک هماهنگ کرده و لیست آنها را ارائه دهید.
آمادهسازی قبل از تست
- دوری از کافئین و الکل ۶ ساعت قبل
- شام سبک و کمچرب
- استحمام و خشک کردن کامل مو
- لباس راحت و گشاد
- شنیدن دستورالعمل تکنسین
مراحل انجام تست
- آمادهسازی و نصب حسگرها
- ثبت خط پایه و تست عملکرد تجهیزات
- خوابیدن و ضبط 6-8 ساعته
- نظارت و رفع مشکلات در حین ضبط
- برداشتن حسگرها و تحلیل اولیه دادهها
پارامترهای ارزیابی
| پارامتر | کاربرد | روش تحلیل |
|---|---|---|
| EEG | تشخیص مراحل خواب | فرکانس و دامنه امواج |
| EOG | شناسایی REM | تعداد و شدت حرکات چشم |
| EMG | فعالیت عضلانی | محاسبه RMS سیگنال |
| Airflow | تشخیص آپنه/هیپوپنیا | محاسبه AHI |
| SpO2 | افت اکسیژن | اندیس ODI |
| Respiratory Effort | تفاوت آپنه مرکزی/انسدادی | تطابق صدر و شکم |
تفسیر نتایج
- AHI: میزان وقفه در ساعت (خفیف 5-15، متوسط 15-30، شدید >30)
- Sleep Efficiency: >85% مطلوب
- Latency to Sleep: <30 دقیقه ایدهآل
- REM Latency: ~90 دقیقه
- ODI: دفعات افت اکسیژن >3%
کاربردهای بالینی و پژوهشی
PSG در مطالعات فارماکولوژی خواب، ارزیابی تاثیر داروها، تحقیقات سالمندی، مطالعات روانتنی و عصبروانشناسی کاربرد دارد.
هزینه و پوشش بیمه
هزینه PSG در ایران بسته به مرکز متفاوت است (5 تا 15 میلیون تومان). بیشتر بیمههای تکمیلی تا 80% هزینه را پوشش میدهند. پیش از مراجعه با بیمه خود هماهنگ کنید.
محدودیتها و عوارض احتمالی
- احساس ناراحتی موقت در محل نصب الکترود
- امکان بیداریهای کوتاه بهدلیل حسگرها
- دقت کمتر PSG خانگی
نکات پس از تست
- نوشیدن مایعات و استراحت
- اجتناب از رانندگی تا رفع خستگی
- دریافت نسخه و مشاوره با پزشک برای تنظیم درمان
درمان اختلالات خواب
آپنه انسدادی
- CPAP / BiPAP
- وسایل دهانی
- جراحی دهان و حلق
بیشتر بخوانیم :نقش دستگاهکمکتنفسی CPAP در درمان آپنه خواب انسدادی
بیخوابی
- CBT-I
- داروهای کوتاهمدت
- روشهای آرامسازی
سندرم پای بیقرار
- داروهای دوپامینرژیک
- مکمل منیزیم/آهن
- فیزیوتراپی
سؤالات متداول
آیا PSG دردناک است؟
خیر، ممکن است کمی حسگرها را حس کنید اما غیرتهاجمی است.
مدت زمان تفسیر نتایج چقدر است؟
7-10 روز کاری معمولا بستگی به مرکز درمانی دارد .
آیا تست را میتوان تکرار کرد؟
بله، برای پیگیری درمان یا تست استرس میتوانید تکرار کنید.

یک نظر بگذارید